Eine Abnahme kann sich (einer im Journal of the American Medical Association veröffentlichten Untersuchung aus dem Jahr 2013 nach) positiv auf die Symptome und die Krankheitslast des Vorhofflimmerns auswirken10.
Die Ergebnisse der Untersuchung zeigen, dass Gewichtsreduktion und Gewichtsmanagement weit mehr als Begleitmaßnahmen sein können: Patientinnen und Patienten, die ihr Gewicht aktiv reduzierten (Gewichtsreduktion von 14,3 Kilogramm vs. 3,6 Kilogramm in der Kontrollgruppe), konnten die Häufigkeit und Schwere ihrer Symptome signifikant senken. Während die rein symptomatische Belastung in der Abnehm-Gruppe um über elf Punkte sank, blieb sie in der Kontrollgruppe nahezu unverändert.
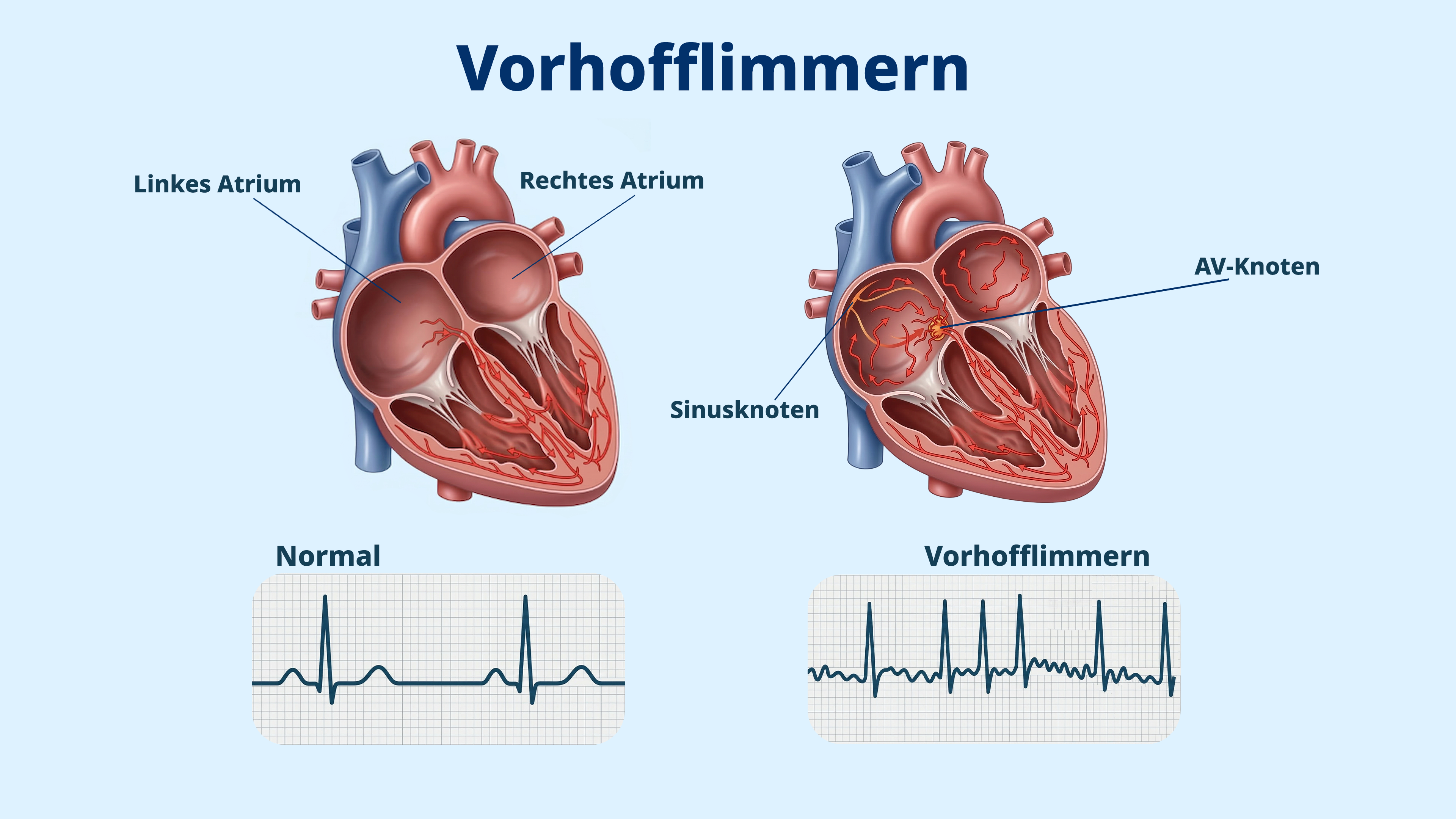
Auch die physische Herzstruktur konnte verändert werden. Durch das sogenannte „Cardiac Remodeling“ wurde eine Verkleinerung des linken Vorhofs und des interventrikulären Septums erreicht. Darüber hinaus konnte die Dauer der Vorhofflimmer-Episoden verringert werden.11 Wir zeigen dir mehr zu den möglichen Zusammenhängen zwischen Herzgesundheit und Übergewicht.